Mallassezia furfur
- 2232
- 108
- Pete Wuckert
 Mallassezia furfur fungo, causando versicolor ou pitrio de corante
Mallassezia furfur fungo, causando versicolor ou pitrio de corante Que é o Mallassezia furfur?
Mallassezia furfur É um tipo de fungo, agente causal de micose superficial Pityriiasis Versicolor, também chamado de Tña ou Tinea Versicolor. Sua distribuição é mundial, mas é mais frequente em climas tropicais e temperados.
Representa 5% da micose em geral e 20% da micose de superfície. Na temporada de verão, quando há mais calor, as endêmicas aumentam de 4% para 50%.
Foi visto que afeta ambos os sexos, com uma ligeira predileção em mulheres entre 2 a 90 anos, com uma média de 20 a 30 anos.
As crianças são afetadas em aproximadamente 5 a 12%, em idades entre 8 e 11. O aumento desse fungo da adolescência pode estar ligado a fatores hormonais onde há maior produção de pele na pele.
No entanto, outras descobertas, que incluem a presença do fungo em bebês em países como a Tailândia, sugere possíveis fatores climáticos e talvez genéticos na colonização da pele.
A infecção por esse fungo não tem predileção de raças ou estratos sociais e não é muito importante em pacientes com HIV, embora seja frequente em pacientes com outras deficiências imunológicas.
Características do Mallassezia furfur
- Ele normalmente vive na microbiota da pele humana.
- Tem duas formas morfológicas: uma fase de levedura e outra micelial. Este é o patogênico.
- Se Encontre como um restaurante na microbiota cutânea. Principalmente, está em áreas com um grande número de glândulas sebáceas, como couro cabeludo, face, orelha externa, peito e costas.
- Sua presença aumenta com a idade, geralmente na puberdade.
Pode atendê -lo: oomicetos- É um fungo imperfeito, ou seja, só tem reprodução assexual, portanto, é reproduzida por blastoconídeos.
- É um fungo lipofílico, ou seja, tem predileção por lipídios ou gorduras, que ele usa como fonte de carbono.
- A espécie de Mallassezia Eles se reconheceram como colonizadores da pele em vários animais, incluindo ursos, macacos, porcos, elefantes, rininoos e pássaros.
Patologia
É caracterizado por afetar as camadas de superfície da pele, especificamente o estrato córneo da epiderme.
A invasão das camadas externas do estrato córneo ocorre depois de passar de uma decisão para parasita filamentosa, como resultado de alterações imunológicas.
Acredita -se que a inflamação e a descamação sejam causa ou conseqüência da superpopulação de fungos. O fungo causa o aparecimento de pontos eritematosos, confluentes com áreas hipopigmentadas e hiperpigmentadas, associadas à induração e descascamento.
As lesões estão principalmente no tronco e nos braços, mas também podem afetar as axilas, inglês, braços, coxas, nádegas, ombros, costas, pescoço e rosto.
Eles têm coloris variáveis que variam de rosa a amarelo-velho e às vezes são acromáticos. A partir daí vem o nome de versicolor.
Mudanças de coloração
Alterações da cor da pele ocorrem por vários mecanismos.
Por um lado, o fungo produz ácido dicarboxílico, especialmente o ácido azelaico e outros metabólitos lipídicos dependentes da tirosinase, como pitiriacitrina e pitirialactona, que atuam em melanócitos e inibem a dopa-chirossinase. Este mecanismo se manifesta com hipócriio, ou pouca cor.
As lesões hipercrômicas são devidas ao aumento do tamanho dos melanossomas, para os quais existem duas hipóteses:
- A primeira teoria proposta é o aumento da espessura da camada da córnea em indivíduos de pele escura.
- O segundo levanta a existência de um intenso infiltrado inflamatório que estimularia melanócitos, aumentando a produção de melanina.
A infecção é geralmente assintomática, mas às vezes pode haver prurido leve ou coceira e vermelhidão da pele.
Diagnóstico
Luz ultravioleta (lâmpada de madeira)
Se uma luz ultravioleta for passada para as lesões, elas serão observadas com uma coloração fluorescente amarela esverdeada.
Amostras de raspagem de pele
A amostra é coletada com um veado.
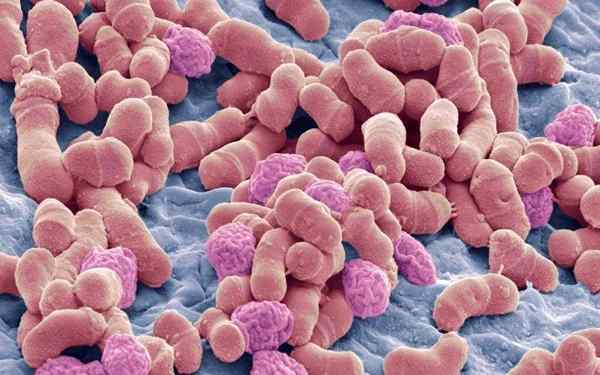
As vistas do microscópio óptico geralmente são observadas no fungo como um grupo de células de levedura em gemas (em cluster) misturadas com hifas curtas curvas, dando a aparência de espaguete com almôndegas.
As leveduras são ovais ou na forma de uma garrafa, meça 3 a 8 µm de diâmetro. Eles são apresentados com um brotamento monopolar com uma partição na parede celular onde o surto deixa uma cicatriz.
Fita adesiva
Para levar amostras das lesões e realizar um exame direto, um método muito eficaz é o da fita adesiva. Consiste em colocar um pedaço de fita adesiva transparente na lesão, pressionar nela e depois removê -la contrária à lesão.
A fita é colocada em uma folha deslizante e é observada no microscópio com um alvo de 10x a 40x. Você também pode fazer preparações de escamas de pele fixas.
Para amostragem com qualquer um dos métodos, é necessário que o paciente não tenha sido tratado com fungicidas ou pomadas. Em áreas submetidas a lavagens frequentes, como a face, o exame direto não é muito eficaz.
Pode atendê -lo: ColletotrichumDiagnóstico diferencial
Diagnóstico diferencial com dermatite seborréica, caneca, vitiligo, eritrASM, pitiríase rosa, sífilis secundária, acomia parasitária e rolagem circinada devem ser feitas.
Cortar
O cultivo de fungos é difícil, portanto, geralmente não é feito, pois com os métodos explicados acima, o diagnóstico pode ser feito.
No entanto, o fungo pode crescer em Sabouraud dextrose ou 5%de sangue de RAM. Para isso, você pode usar o azeite.
Mallassezia furfur Produz colônias cremosas convexas, suaves com variantes difíceis. Al grama são observados células alongadas, esféricas ou ovais e alguns filamentos podem ser visualizados.
Por microscopia eletrônica, é viável ver uma parede multilaminada, espessada e com estrias diagonais. As colônias se desenvolvem lentamente após 2 a 4 dias de incubação a 35 ° C.
Tratamento
O tratamento consiste em colocar 1% de sulfeto de selênio aplicado às lesões a cada 3 dias por 15 minutos e depois lavar a área.
Referências
- Ryan, KJ, Ray, C. (2010). Sherris. Microbiologia Médica, McGraw-Hill.
- Koneman, E, Allen, S, Janda, W, Schreckenberger, P, Winn, W. (2004). Diagnóstico microbiológico.
- Forbes, B, Sahm, D, Weissfeld, um. (2009). Diagnóstico microbiológico de Bailey & Scott.

