Histoplasma capsulatum
- 3946
- 898
- Terrell Stokes
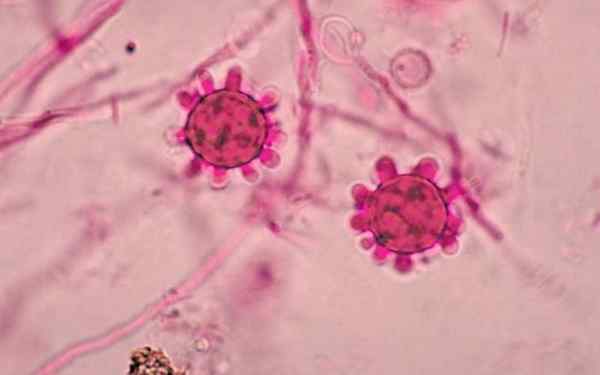
 Dois macronídeos tuberculados de Histoplasma capsulatum
Dois macronídeos tuberculados de Histoplasma capsulatum Que é o Histoplasma capsulatum?
Histoplasma capsulatum É um fungo patogênico para o humano e alguns animais, causando histoplasmose, uma doença capaz de produzir uma infecção intracelular do sistema reticuloendotelial que pode afetar quase todos os tecidos ou órgãos do corpo.
Esta infecção pode ser localizada benigna ou sistêmica fatal. Principalmente, ocorre em sua forma localizada nos pulmões, mas em alguns casos pode progredir e se espalhar em direção a tecidos linfáticos, baço, fígado, rins, sistema nervoso central e pele.
A histoplasmose é uma doença farulomatosa da ampla distribuição mundial, com predileção por zonas temperadas e tropicais. Especificamente, foram relatados casos na América, África e Ásia, onde existem áreas endêmicas. Na Europa, poucos casos foram relatados na Itália, Grécia, Alemanha, Bélgica, Holanda, Dinamarca e Rússia.
No entanto, a maior prevalência está localizada na região do meio da América do Norte, ao longo dos rios Mississippi e Ohio, Missouri, Illinois, Indiana, Kentucky e Tennessese. Nesses locais, mais de 80% da população possui testes positivos de histoplasmina, indicando que eles estiveram em contato com o fungo.
Também há holofotes dispersos no Canadá, México, Panamá, Guatemala, Honduras, Nicarágua, Colômbia, Peru, Bolívia, Brasil, Argentina e Venezuela.
Características do Histoplasma capsulatum
- Histoplasma capsulatum var capsulatum É um fungo dimorph: apresenta duas formas morfológicas de acordo com a temperatura.
- Na natureza (Saprophyte Life à temperatura ambiente), é na forma de filamentos ou hifas, enquanto em sua vida parasitária dentro do organismo a 37 ° C, é apresentada na forma de levedura.
- O formulário micelial (filamentoso) forma colônias que são reproduzidas por pequenos e grandes conídios.
- Em sua forma de levedura, possui uma forma esférica ou oval e joia de 2 a 5 µ de diâmetro. Godações geralmente são surtos únicos por pescoço estreito.
- As leveduras são fagocitizadas por macrófagos alveolares e dentro delas podem viajar para todos os tecidos do sistema reticuloendotelial.
- Dentro do tecido, os blastoconídeos são agrupados nas células reticuloendoteliais, uma vez que o fungo em sua forma de levedura é forçado a vida intracelular e é cercada por um halo semelhante a uma cápsula.
Ciclo de vida
Os fatores essenciais que favorecem a vitalidade e a permanência do fungo na natureza são uma temperatura moderada, uma umidade ambiental relativa de 67 a 87% e solos bem pregados com matéria orgânica.
A pouca luz das cavernas favorece a esporulação do fungo. Freqüentemente isola o solo das aves, como o frango grosso.
Pode servir a você: Trichomonas tenax: características, morfologia, ciclo de vidaAparentemente, pássaros de pássaros ou morcegos contêm substâncias nutricionais para o fungo, dando uma vantagem competitiva sobre o restante da microbiota ou fauna do solo.
Acredita -se que os ácaros microóficos presentes nesses solos possam executar uma função de dispersão de H. capsulatum, por meio de um mecanismo fortico (organismo que usa outro para transportar).
Esses solos, quando removidos por escavação, limpeza ou ventarrons que formam nuvens de poeira, fazem milhares de esporos espalhados no ar.
É assim que os humanos e os animais podem inalar o fungo conidia, infectado. Conídios dentro do indivíduo infectado se tornam leveduras.
Patogenia
Infecção humana
A doença em humanos pode ser adquirida em qualquer idade e sem distinção sexual, embora a doença seja mais comum nos homens, talvez porque estejam mais expostos.
As raças ou etnias também não se distinguem, enquanto a forma progressiva da doença é mais frequente em jovens.
Equipe de laboratório que gerencia colheitas ou terras para isolar o fungo é permanentemente exposto para adquirir a infecção. Também agricultores, construtores, arqueólogos, guaneros, topógrafos, mineiros, escavadeiras de cavernas e espeleologistas.
É importante destacar que a doença não é transmitida de uma pessoa para outra. No Humano, ele se manifesta de 3 maneiras: forma aguda primária, forma crônica crônica e forma disseminada.
Forma aguda primária
O humano inala os conídios do fungo, que atingem os pulmões, e após um período de incubação de 5 a 18 dias, ocorre uma inflamação pulmonar localizada ao se tornar levedura.
Se o fungo for capturado por células dendríticas, é destruído. Mas se for fixado para integrinar e receptores de fibronectina e forem capturados pelo fagote, eles sobrevivem à inibição da função do fagossomo-lisossomo.
Para isso, Histoplasma capsulatum ferro fixo e cálcio para neutralizar o pH ácido do fagolisossomo. Com o crescimento contínuo, há disseminação linfática e desenvolvimento de lesões primárias.
Posteriormente, ocorre necrose alcançando ou calcificando os pulmões. Por outro lado, nódulos linfáticos regionais ficam inflamados, simulando a tuberculose.
As lesões são geralmente difusas, discretas ou amplamente distribuídas (tipo miliar), manifestadas por múltiplos focos calcificados.
Na grande maioria dos casos, a infecção não avança em direção ao estágio primário, deixando apenas um gânglio calcificado como evidência, e as lesões são completamente resolvidas.
Em outros casos, a infecção persiste e pode se espalhar. Nesse tipo de infecção, o paciente pode ser assintomático ou pode apresentar certas manifestações clínicas:
Pode servir você: Acetobacter: características, habitat e espécie principal- Tosse não produtiva,
- dispneia,
- dor no peito,
- Hemoptise
- cianose.
Como na tuberculose nos gânglios, células viáveis podem ser reativadas, especialmente em imunossupressão.
Forma disseminada
É necessária uma alta carga de inalação de conídios ou exposições repetidas, os pulmões são consolidados e a infecção progride por rota hematogênica, produzindo hepatomegalia e esplenomegalia.
As manifestações clínicas são:
- febre,
- desordens digestivas,
- dispneia,
- perda de peso,
- anemia,
- Leucopenia
- Linfadeno generalizado.
Às vezes também pode ocorrer:
- meningite,
- endocardite,
- úlceras intestinais ou genitais
- Doença de Addison devido às glândulas supra -renais.
A apresentação cutânea primária causa uma cancrea ulcerada indolor, com adenopatia regional. Ele cura sozinho em semanas ou meses.
Lesões de pele polímpica também podem ser observadas:
- Pátuas,
- Nódulos,
- Molusk, -Green ou Purple Lesions,
- úlceras,
- Abscessos,
- celulite,
- paniculite.
Também pode haver manifestações da boca:
- úlceras orofaríngeas dolorosas,
- nódulos na língua e gengivas e até na laringe.
Forma crônica cavitária
Geralmente representa a reativação de uma lesão pulmonar primária ou uma forma de progressão ininterrupta de lesão pulmonar.
Aqui, o sistema reticuloendotelial é cometido e as manifestações clínicas podem ser semelhantes à forma disseminada.
Infecção animal
Vários animais domésticos e selvagens podem ser infectados com Histoplasma capsulatum, Como cães, gatos, ovelhas, gansos, ratos, ratos, mapurites, macacos, raposas, cavalos, gado, entre outros.
Diagnóstico
Dependendo da fase em que a doença é encontrada, certas amostras podem ser usadas para diagnóstico, como:
Espurro, lavagem gástrica, líquido cefalorraquidiano, sangue citrato ou amostra de medula óssea, nódulos divididos, urina, punção de fígado ou baço.
Exame direto
Um exame direto com Giensa pode ser feito, quando se trata de lixo.
Por outro. Nessas preparações, o fungo é observado como células ovais de 2 a 4 µ em grande mononuclear e em menor escala dentro da polimorfonuclear.
Cortar
Histoplasma capsulatum Ele se desenvolve em mídia enriquecida, como ágar de sangue e chocolate ou em um meio especial para fungos como o Sabouraud Agar.
Seu crescimento é lento (10 a 30 dias de incubação), entre 22 e 25º C para obter a forma de fungo filamentoso. Pode ser mascarado por bactérias ou fungos de crescimento rápido.
Pode atendê -lo: euploadA colônia micelial parece branca a assada cinza ou marrom. No microscópio, hifas delicadas são observadas, tabicadas com um diâmetro de 1 a 2 µm e produzem microconídios e macroconídeos.
Uma vez que a colônia está madura, a forma diagnóstica é grande macroconídia de paredes lisas no início e depois se torna áspero e espinhoso, que variam de 5 a 15 µm de diâmetro.
Essa forma de diagnóstico é chamada de macroconídia tubercululada, porque possui projeções de parede radial e grossa.
Demonstrar dimorfismo em laboratório e passar da forma filamentada para o fermento é uma tarefa difícil, mas não impossível, e as culturas sucessivas são necessárias.
Diagnóstico diferencial
Deve Trichophyton Rubrum qualquer Sporothrix Schenckii.
Isso ocorre especialmente se apenas os microconídeos forem observados, portanto o diagnóstico diferencial deve ser feito. No entanto, o tempo e as características da colheita claras dúvidas.
Detecção de antígenos polissacarídeos
Por outro lado, o diagnóstico de histoplasmose também pode ser realizado devido à detecção de antígenos polissacarídeos de H. capsulatum.
Isso é feito através da técnica de radioimunoensaio em líquido alveolar, urina e sangue, útil para diagnóstico e siga -up.
Histoplasmina
É um teste de pele de hipersensibilidade tardia que é útil apenas em estudos epidemiológicos, porque só diz que se a pessoa está em contato com o fungo.
Imunidade
Nem linfócitos B, nem anticorpos conferem resistência à reinfecção. Nesse sentido, os linfócitos Th1 são capazes de inibir o crescimento intracelular e, assim, controlar a doença.
É por isso que pacientes com deficiência de linfócitos T tendem a sofrer a forma disseminada da doença. Um exemplo são pacientes com AIDS.
Por outro lado, dos 5 sorotipos conhecidos, o quimiotipo II é a tensão mais virulenta, sendo capaz de pressionar a produção de TNF-α pela presença de glucanos na parede celular, diminuindo a resposta imune do hóspede através do bloqueio de um receptor β-glucano conhecido como Dectina-1.
Tratamento
A doença primária pode ser resolvida sem tratamento.
Em doença leve, o ItConazol pode ser usado e, da maneira grave e disseminada, um ciclo de anfotericina B é usado seguido por itraconazolol.
Referências
- Koneman E, Allen S, Janda W, Schreckenberger P, Winn W. (2004). Diagnóstico microbiológico.
- Forbes B, Sahm D, Weissfeld A. (2009). Diagnóstico microbiológico de Bailey & Scott.
- Arenas, r. Micologia médica ilustrada. (2014). Mc Graw Hill.

