Sistema de complemento via clássico e alternativo, funções, doenças
- 2179
- 13
- Mr. Reginald Lindgren
Ele sistema de complemento É um grupo composto por mais de trinta proteínas plasmáticas suscetíveis ao calor, que aumentam o efeito destrutivo dos microorganismos patogênicos.
É chamado de "complemento", pois foi demonstrado que complementa a ação dos anticorpos na destruição de patógenos. No entanto, isso também é capaz de desempenhar suas funções na ausência de anticorpos. Portanto, pode ser considerado como parte dos componentes do sistema imunológico inato.
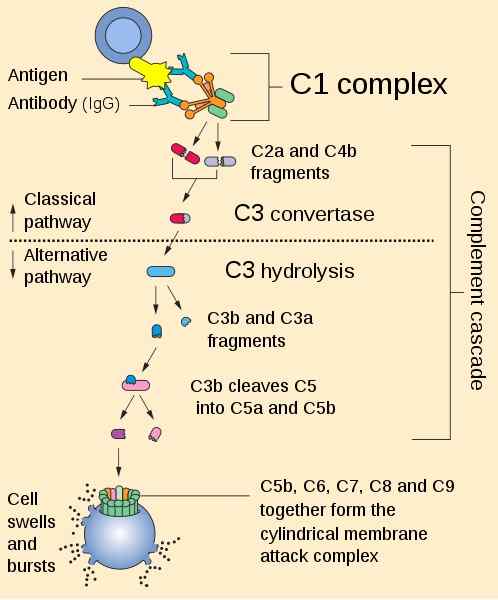
 Resumo da rota de ativação em cascata do complemento. Por Perhelion [Domínio Público (https: // CreativeCommons.org/licenças)], da Wikimedia Commons.
Resumo da rota de ativação em cascata do complemento. Por Perhelion [Domínio Público (https: // CreativeCommons.org/licenças)], da Wikimedia Commons. Sua ação depende da ativação em série ("cachoeira") das proteínas que a integram, a fim de garantir a ruptura dos patógenos por meio da formação de poros em sua membrana, a rotulagem (opsonização) para sua destruição por células fagocíticas e o vírus neutralização.
[TOC]
O sistema imunológico: imunidade adaptativa e imunidade inata
O sistema imunológico é o sistema de defesa que o organismo deve se defender contra o ataque de microorganismos capazes de causar doenças.
É composto por um conjunto de células, órgãos e proteínas de citocinas que permanecem alertas para a chegada de patógenos. Depois de detectá -los, eles realizam o ataque contra eles, a fim de garantir sua eliminação. Sua metodologia seria como os soldados de um quartel faria isso, que vão para a defesa sempre que ocorrem situações de ataque ou emergência.
Como em qualquer sistema de defesa, o ataque que eles fazem requer táticas, habilidades, habilidades e cooperação de seus componentes. Tudo isso está envolvido em uma série de etapas estratégicas conhecidas juntas como uma resposta imune.
A resposta imune é dada em duas grandes fases temporariamente: a resposta imune inata e a resposta imune adaptativa.
Resposta imune inata
A resposta imune inata é a primeira linha de defesa contra uma infecção causada pela chegada de um organismo estranho.
Esse tipo de resposta inicial implica, por um lado, a ação das linhas de contenção (a pele e as membranas mucosas) que atuam como barreiras que impedem a entrada de patógenos. Por outro lado, a ação das células que permanecem vigilantes nas camadas mais internas da pele antes da entrada dos patógenos. Esses microorganismos podem "se esgueirar" como resultado de uma falha nas primeiras barreiras, como um buraco ou corte que existe neles.
As células que agem nesse nível são conhecidas como fagócitos, responsáveis por reconhecer microorganismos invasores, de fagocitar -lhes (devorá -las) e finalmente destruí -las em seu citoplasma.
Além disso, essas células são responsáveis por enviar sinais para as células que participam do segundo ramo de resposta para remover com eficiência qualquer patógeno que consiga superar a primeira linha de resposta.
Pode servir você: MesénquimaFinalmente, os componentes celulares e não -célulares que participam desse tipo de resposta estão presentes desde o nascimento do organismo. Isto é, eles não dependem da presença de antígenos (patógenos ou substâncias tóxicas estranhas).
Resposta imune adaptável
Esse tipo de resposta, que ocorre após os mecanismos inatos de imunidade foram desencadeados por outras células conhecidas como linfócitos.
Os linfócitos reforçam os mecanismos de defesa da imunidade inata, ao mesmo tempo que fazem o sistema se lembrar de organismos invasores, apenas para o caso de retornarem.
Isto é, antes de uma segunda invasão para um organismo estranho, este último reconhece -o rapidamente, facilitando sua eliminação imediata. Essas respostas são geralmente mais rápidas que as primeiras precisamente por causa de sua memória imunológica característica.
Finalmente, devemos mencionar que a imunidade adaptativa está sendo desenvolvida ao longo da vida de um organismo. Como isso está enfrentando diferentes agentes infecciosos. Isto é, é adquirido.
Quando essas células detectam um organismo pela segunda vez, eles acionam uma linha de ataque celular e um humoral. O segundo envolve a liberação de anticorpos, proteínas que neutralizam toxinas e marcam patógenos para a eliminação.
Os anticorpos, por sua vez, podem ativar um grupo de proteínas que formam o sistema de complemento. Este último ajuda a destruir já germes e células já infectadas.
Sistema de complemento
O sistema de complemento é um conjunto de proteínas plasmáticas que são ativadas pela presença de organismos patogênicos.
Embora essa ativação dependa em muitos casos de anticorpos (componentes de respostas adaptativas), ela também pode ser ativada na ausência deles. Por esse motivo, é considerado um componente importante das respostas inatas.
As proteínas que compõem este sistema são mais de 30. Eles interagem entre si para complementar a ação de anticorpos e células fagocíticas na eliminação de patógenos.
Essas proteínas foram identificadas com a letra “C” do complemento e são formadas por combinação de 9 proteínas (C1 A C9). Todos eles são proteasas e continuam circulando e inativos pelo corpo.
Uma vez que a presença de um microorganismo estranho é detectado, eles são ativados pela ação de outras proteases, de modo que saem para o ataque em defesa do organismo.
No entanto, essa ativação pode ser realizada de três maneiras diferentes: a rota clássica, a alternativa e a das lectinas. Embora estes sejam diferentes na maneira como ocorre a ativação, todos coincidem na formação de um complexo de ataque à membrana de patógenos (MAC).
Este complexo é formado pela associação de muitas proteínas na face externa da membrana de patógenos que culmina com a formação de poros ou orifícios neste.
Pode atendê -lo: espécies biológicas: conceito, características e exemplosComo ocorre a ativação do sistema de complemento?
A ativação ocorre em locais onde ocorre a infecção e é causada pela presença de microorganismos invasores.
Durante o mesmo, todas as proteínas complementares que são inicialmente inativas são ativadas em uma reação em cadeia. Ou seja, uma vez que se foi ativado, este último ativo para o próximo e assim por diante.
Proteases ativas são geradas pelo corte da precursora ou da proteína zimogênio (inativa). O último corta em dois para o próximo, ativando -o.
Então, a ativação de um pequeno grupo de proteínas no início da cachoeira causa um enorme aumento na ativação de zimogênios sucessivos (amplificação).
Esta amplificação ajuda o complexo de ataque da membrana de patógenos para formar rapidamente. Isso promove a abertura de poros que acabarão quebrando parasitas, bactérias e outros organismos capazes de provocar infecções.
O complemento pode ser ativado por três rotas independentes
Embora o objetivo final procurado com a ativação do complemento seja sempre a formação do complexo de ataque da membrana de patógenos, há três maneiras pelas quais essa tarefa pode ser alcançada. O início de cada um deles depende da ação de diferentes moléculas.
No entanto, todos eles convergem em C3 convertidos, uma proteína que fragmenta a proteína C3a e C3b. O último se junta à membrana de patógenos e fraturas para C5 em C5a e C5b. C5B também se junta à membrana e recruta o restante das proteínas que serão montadas para dar origem ao poro (C6, C7, C8 e C9).
Rota clássica
Receba este nome por ser a primeira maneira de ser descrita. Constitui uma ligação entre os mecanismos de respostas inatas e adaptativas, uma vez que é ativado por complexos de anticorpos que anteriormente se juntaram à superfície do patógeno.
Isso começa com a união de C1Q (a primeira proteína em cascata do complemento) para a membrana de microorganismos invasores. Esta união pode ser dada de três maneiras diferentes:
- Diretamente com componentes de proteínas e não -proteínas da superfície das bactérias, como o ácido lipáteico presente em bactérias gram -positivas.
- Para a proteína C -reativa, uma proteína plasmática que se liga ao resíduo de fosfocolina presente em polissacarídeos de superfície bacterianos.
- Para os imunocomplexos, formados por dois ou mais anticorpos de isotipos de IgG ou IgM que anteriormente se juntaram ao patógeno.
Letinas via
A ativação por esta rota depende do reconhecimento de carboidratos específicos expostos na superfície do patógeno por proteína chamada lectinas.
Lectinas são proteínas que interagem apenas com carboidratos. Alguns exemplos disso são: a proteína MLB que se liga especificamente a polissacarídeos que contêm as mãos presentes na superfície de vírus e bactérias, e aqueles que reconhecem apenas resíduos de n-acetilglucosamina presentes na parede bacteriana.
Pode atendê -lo: flora e fauna da MesoaméricaRota alternativa
Esta rota é ativa diretamente pela união da proteína C3 (que gera C3b) já ativa a superfície do patógeno.
É importante saber que, na ausência de infecções por C3b, ocorre dessa maneira em valores muito baixos. Essas quantidades limitadas de C3b permanecem inativas pela ação de uma proteína conhecida como fator H.
Somente quando há infecção e C3 se junta ao patógeno, o efeito regulatório do fator H é evitado e isso se junta a um segundo fator conhecido como fator B. Este último é mostrado pela ação do fator D e os produtos estão vinculativos ao C3 presente já na membrana que formava o C3 convertido.
A partir daqui, eles seguem as etapas de ativação comuns nas três maneiras.
Funções
Permite a rápida destruição de células patogênicas através da formação de poros que destroem rapidamente a membrana destes.
Pela união de proteínas de complemento, as marcas ativadas patógenos a serem reconhecidas e ingeridas por células fagocíticas para destruição. Este processo é conhecido como opsonização.
Os pequenos fragmentos que ocorrem a partir da ruptura dos zimogenos atuam como quimioatrayentes que recrutam mais fagócitos para o local da infecção.
Permite a neutralização de vírus invasores. Isto é, isso inativo para que eles sejam fagocitados e eliminados.
Doenças relacionadas
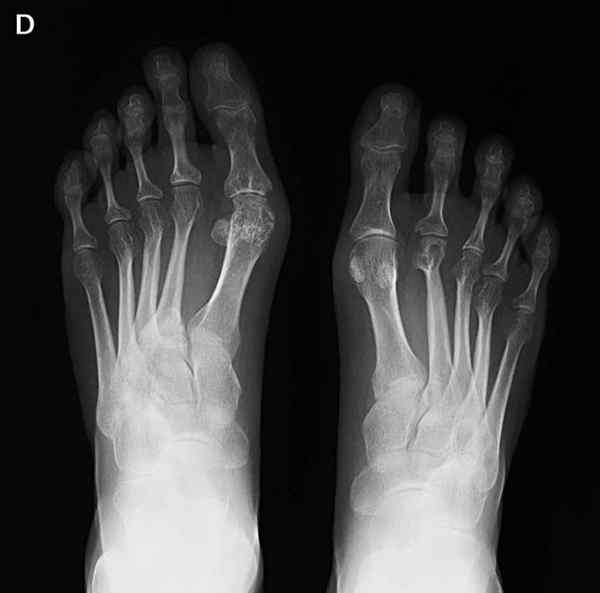 Radiografia de pés com artrite reumatóide, uma doença causada por deficiências no sistema de complemento. Por Lariob [CC BY-SA 4.0 (https: // CreativeCommons.org/licenças)], da Wikimedia Commons.
Radiografia de pés com artrite reumatóide, uma doença causada por deficiências no sistema de complemento. Por Lariob [CC BY-SA 4.0 (https: // CreativeCommons.org/licenças)], da Wikimedia Commons. Deficiências na síntese de proteínas complementares, bem como fatores que produzem uma ativação não regulamentada dessas proteínas podem levar a inúmeras doenças.
As deficiências geralmente são causadas por erros genéticos que dão origem a eventos de ativação errônea. Isso termina em insuficiência em um aumento na suscetibilidade a infecções, doenças reumáticas e angioedema (edema de pele e mucoso).
A ausência de regulamentação como a ausência de fator H pode causar excesso de ativação. Isso termina em uma inflamação descontrolada, produzida pela lise das próprias células.
Referências
- Alberts B, Johnson A, Lewis J, Raff M, Roberts K, Walter P.2002. Biologia molecular da célula, 4ª edição. Nova York: Garland Science.
- McCulloch J, Martin SJ. Ensaios de atividade celular. 1994. Imunologia celular, pp.95-113.
- Rich R, Fleisher T, Shearer W, Schroeder H, Frew A, Weyand C. 2012. Imunologia Clínica, 4ª edição. Canadá: Elsevier.
- Sarma JV, Ward PA. O sistema de complemento. Pesquisa de células e tecidos. 2011; 343 (1), 227-235.
- Thomas J, Kindt Richard A. Goldsby Amherst College Barbara a. Osborne. Javier de León Fraga (Ed.). 2006. Em Kuby Sixta Imunology. pp. 37, 94-95.
- Transchas l. Deficiências complementares. Diagnóstico laboratorial. Apresentação do Registro Espanhol de Deficiências de Complemento. Registro espanhol de deficiências de complemento. 2000; 19: 41-48.
- « História e significado da bandeira da República Tcheca
- Conceito de cosmopolitismo, origens, visão de Kant, sociedade »

