Incredores
- 3913
- 671
- Alfred Kub
O que é Incredine?
As Incredores São hormônios gastrointestinais que estimulam a secreção de concentrações fisiológicas da insulina. Atualmente, o termo é usado para se referir a dois hormônios intestinais diferentes, que têm nomes técnicos diferentes: GIP ou “Polipeptídeo insulinotrópico dependente de glicose” e GLP-1 ou “peptídeo tipo 1 de glucagon tipo 1”.
"Incilein" é uma palavra e um conceito cunhado em 1932 pelo fisiologista belga Jean La Barre, que a apresentou para definir os fatores hormonais intestinais que complementaram os efeitos do secreto na secreção pancreática endócrina.
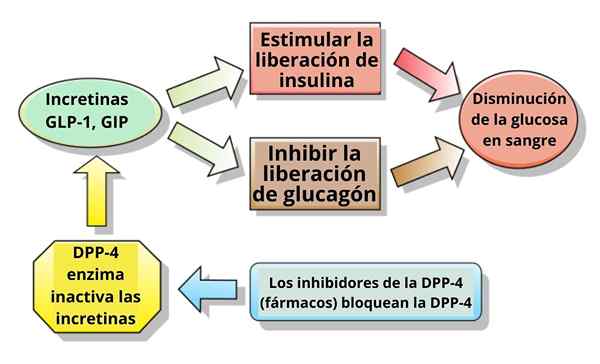
 Esquema do mecanismo de ação de algumas incretinas e seus inibidores (Fonte: Casos Clínicos, Ilmari Karonen [CC BY-SA (http: // criativeMonsons.Org/licenças/BY-SA/3.0/)] via Wikimedia Commons)
Esquema do mecanismo de ação de algumas incretinas e seus inibidores (Fonte: Casos Clínicos, Ilmari Karonen [CC BY-SA (http: // criativeMonsons.Org/licenças/BY-SA/3.0/)] via Wikimedia Commons) Em outras palavras, a varredura usou o termo incrivelmente para denotar qualquer hormônio intestinal que, em condições fisiológicas, foi capaz de estimular ou contribuir para a secreção de hormônios pancreáticos, como insulina, glucagon, polipeptídeo pancreático (PP) e pancreático de somatostatina.
No entanto, atualmente, o termo "incrivelmente" é usado apenas para denotar os hormônios capazes de estimular a síntese de insulina pancreática dependente de glicose, especificamente dois peptídeos conhecidos como GIP e LPG-1. No entanto, o advento de novas tecnologias e estudos endocrinológicos mais profundos poderiam revelar muitos outros peptídeos com atividades semelhantes.
Tipos de incretinas e sua estrutura
Tradicionalmente, apenas dois incríveis foram definidos em humanos: o polipeptídeo insulinotrópico dependente de glicose (GIP) e o peptídeo do tipo 1 glucagon (GLP-1); Os dois hormônios operam funcionalmente na estimulação da secreção de insulina.
O primeiro deles a ser isolado foi o polipeptídeo insulinotrópico dependente de glicose (GIP, inglês Polipeptídeo insulinotrópico dependente de glicose). É um hormônio peptídico de cerca de 42 aminoácidos e que pertence à família de peptídeos de glucagon-secretina.
 Estrutura da incretina do GIP
Estrutura da incretina do GIP O segundo incretin nu foi o peptídeo de 1 glucagon (GLP-1, inglês Peptídeo 1 do tipo glucagon), que é um subproduto do gene que codifica o hormônio "proglucagon"; parte do extremo C-terminal da proteína, para ser mais exato.
Funções de incretins
Inicialmente, as incretinas foram definidas como os fatores derivados do trato intestinal que têm a capacidade de reduzir os níveis plasmáticos de glicose através da estimulação da secreção de hormônios pancreáticos, como insulina e glucagon.
Pode atendê -lo: dispositivo locomotorEste conceito foi mantido com o advento de Radioinensayos, onde a comunicação permanente entre o intestino e o pâncreas endócrino foi confirmada.
Foi demonstrado que a administração de glicose oral está associada a aumentos importantes nos níveis de insulina plasmática, especialmente em comparação com os resultados obtidos com a glicose administrada por via intravenosa.
Pensa-se que as incretinas são responsáveis pela secreção de quase 70% da insulina plasmática após a administração de glicose oral, uma vez que são hormônios secretos em resposta à ingestão de nutrientes, o que aumenta a secreção de insulina-dependente da glicose.
Atualmente, muitos esforços estão sendo feitos em relação à administração oral ou intravenosa de Incredine para pacientes com doenças como diabetes mellitus tipo 2 ou intolerância à glicose oral. Isso ocorre porque os estudos demonstraram, embora preliminares, que essas substâncias facilitem a rápida diminuição dos níveis glicêmicos após a ingestão de alimentos.
Mecanismo de ação
GIP: polipeptídeo insulinotrópico dependente de glicose
Esta incretina é produzida pelas células K intestinas K (no duodeno e no jejuno, especificamente) em resposta à ingestão de gordura ou glicose, e é responsável por aumentar a secreção de insulina estimulada por glicose.
A expressão do gene codificador para esse fator hormonal foi demonstrado em humanos e roedores no estômago e no intestino. Estudos com esse hormônio indicam que ele deriva de um precursor “progip” de 153 aminoácidos, que possui dois peptídeos sinal em suas extremidades N e C-terminais, que são divididas para pagar um peptídeo ativo de 42 resíduos.
A meia -vida do GIP é inferior a 7 minutos depois de sintetizada e processada enzimaticamente. Este peptídeo é reconhecido por um receptor específico, o GIPR, localizado na membrana plasmática das células do pâncreas, no estômago, no intestino delgado, no tecido adiposo, no córtex adrenal, na glândula pituitária, no coração, nos pulmões e em outros órgãos importantes.
Pode atendê -lo: osmolaridade urináriaQuando o GIP se junta a seus receptores nas células beta do pâncreas, ele desencadeia um aumento na produção de AMPC, também a inibição dos canais de potássio ATP dependentes, o aumento do cálcio intracelular e, finalmente, a exocitose dos granulos de armazenamento de insulina.
Além disso, esse peptídeo pode estimular a transcrição de genes e a biossíntese de insulina, bem como os outros componentes das células beta pancreáticas para "censurar" glicose. Embora o GIP funcione principalmente como um hormônio incrivelmente, ele também exerce outras funções em outros tecidos, como o sistema nervoso central, os ossos, entre outros.
LPG-1: peptídeo do tipo glucagon
Esse peptídeo é produzido a partir do gene que codifica o "proglucagon", por isso é um peptídeo que compartilha cerca de 50% de identidade com a sequência de glucagon e, portanto, é chamado de peptídeo "tipo glucagon".
LPG-1, um produto proteolítico pós-traducional, é um tecido específico e é produzido por células L intestinais em resposta à ingestão de alimentos. Como o GIP, essa incretina tem a capacidade de aumentar a secreção de insulina estimulada pela glicose.
Expressão genética e processamento
Esse peptídeo é codificado em um dos exons do gene proglucagon, que é expresso nas células alfa do pâncreas, nas células L intestinárias (no íleo distal) e nos neurônios do tronco cerebral e no hipotálamo e no hipotálamo.
No pâncreas, a expressão desse gene é estimulada pelo jejum e hipoglicemia (baixas concentrações de glicose no sangue) e é inibida pela insulina. Nas células intestinais, a expressão do gene para o proglucagon é ativada por um aumento nos níveis de AMPC e ingestão de alimentos.
O produto resultante da expressão desse geração, o peptídeo do tipo glucagon, etc.
Pode atendê-lo: hipotálamo-hipófise-ovar eixo ovaraProdução e ação
A ingestão de alimentos, especialmente aqueles ricos em gordura e carboidratos, estimula a secreção do peptídeo GLP-1 das células L intestinais intestinais (a estimulação nervosa ou mediada também pode ocorrer por muitos outros fatores).
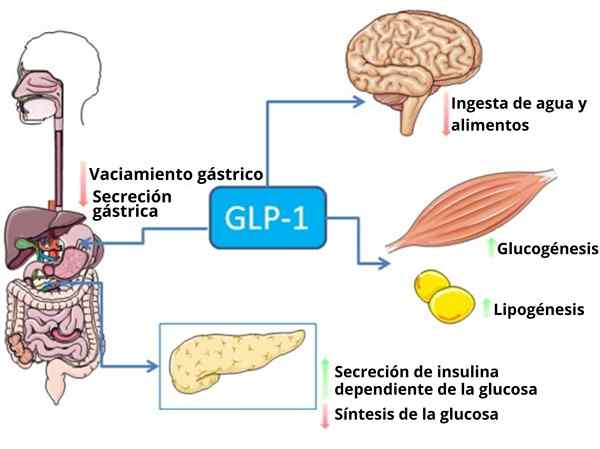 Algumas funções do peptídeo LPG-1, além de sua ação como um hormônio Incredine (fonte: BQB13-Cbadia [CC por (https: // criativeMonsons.Org/licenças/por/3.0)] via Wikimedia Commons)
Algumas funções do peptídeo LPG-1, além de sua ação como um hormônio Incredine (fonte: BQB13-Cbadia [CC por (https: // criativeMonsons.Org/licenças/por/3.0)] via Wikimedia Commons) Em humanos e roedores, esse peptídeo é liberado em direção à torrente circulatória em duas fases: após 10 ou 15 minutos de ingestão e posteriormente em 30 ou 60 minutos. A vida ativa desse hormônio no sangue é inferior a 2 minutos, pois é rapidamente inativada proteoliticamente pela enzima dipeptidil peptidase-4 (DPP-4).
O LPG-1 se une a um receptor específico da membrana (GLP-1R) em diferentes células do corpo, incluindo algumas das células endócrinas do pâncreas, onde estimula a secreção de hensulina de insulina dependente de glicose.
Como?
A união JLP-1 para seu receptor nas células beta do pâncreas ativa a produção de AMPC mediada pelo adenilato ciclasa nessas células. Há uma inibição direta dos canais dependentes de potássio ATP, que despolarizam a membrana celular.
Posteriormente, os níveis intracelulares de cálcio aumentam, o que é o resultado da influência de cálcio extracelular dependente do LPG-1 através de canais de cálcio dependentes de tensão, a ativação de canais de cátions não seletivos e pela mobilização de reservas de cálcio intracelular.
A síntese mitocondrial ATP também aumenta, o que favorece a despolarização. Posteriormente, os canais de potássio dependentes de tensão fecham, impedindo a repolarização das células beta e, finalmente, ocorre a exocitose dos grânulos de armazenamento de insulina.
No sistema gastrointestinal, a união do GLP-1 aos seus receptores tem um efeito inibitório na secreção de ácidos gástricos e esvaziamento gástrico, que atenua o aumento dos níveis sanguíneos de glicose associados à ingestão de alimentos.

