Estágios da eritropoiese e suas características, regulação, estimulação
- 4803
- 1010
- Melvin Mueller
O eritropoiese É o processo pelo qual os glóbulos vermelhos ou eritrócitos são formados. Essas células sanguíneas, em humanos, têm uma vida média de 4 meses e são incapazes de se reproduzir. Por isso, novos eritrócitos devem ser criados para substituir aqueles que morrem ou são perdidos em hemorragias.
Nos homens, o número de eritrócitos é de aproximadamente 54 milhões por mililitro, enquanto em mulheres é um pouco menor (48 milhões). Cerca de 10 milhões de eritrócitos são perdidos diariamente; portanto, uma quantidade semelhante deve ser recuperada.
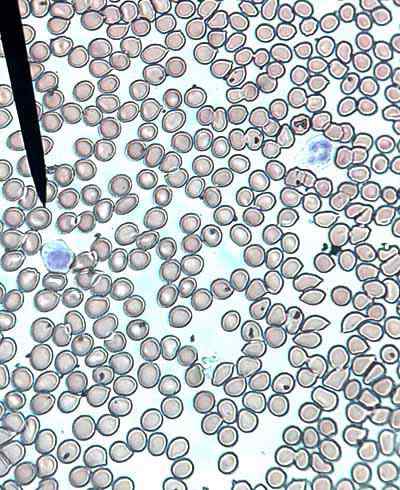
 Sangue humano, eritrócitos ou glóbulos vermelhos e dois glóbulos brancos. Tomado e editado de: ViaSCos [CC BY-SA 4.0 (https: // CreativeCommons.Org/licenças/BY-SA/4.0)].
Sangue humano, eritrócitos ou glóbulos vermelhos e dois glóbulos brancos. Tomado e editado de: ViaSCos [CC BY-SA 4.0 (https: // CreativeCommons.Org/licenças/BY-SA/4.0)]. Os eritrócitos são formados a partir de eritroblastos nucleados presentes na medula óssea vermelha dos mamíferos, enquanto em outros vertebrados ocorrem principalmente nos rins e baço.
Quando chegam ao fim de seus dias, eles se fragmentam; Então algumas células chamadas macrófagos incluem -as. Esses macrófagos estão presentes no fígado, na medula óssea vermelha e no baço.
Quando os glóbulos vermelhos são destruídos, o ferro é reciclado para ser usado novamente, enquanto o restante da hemoglobina é transformado em um pigmento biliar chamado bilirrubina.
A eritropoiese é estimulada por um hormônio chamado eritropoietina, mas o processo é regulado por diferentes fatores, como temperatura, pressão de oxigênio, entre outros.
[TOC]
Estágios e suas características
Em organismos adultos, a eritropoiese ocorre em lugares especializados da medula óssea vermelha chamada eritroblástica ilhas. Para a formação de eritrócitos, vários processos que variam da proliferação celular à maturação dos glóbulos vermelhos devem ocorrer, através de vários estágios da diferenciação celular.
À medida que as células sofrem divisões mitóticas, eles diminuem seu tamanho e o de seu núcleo, bem como a condensação da cromatina e da hemoglobinização. Além disso, eles estão se afastando da área de origem.
Nos estágios finais, eles perderão o núcleo e outras organelas e estão entrando em circulação, migrando através de poros citoplasmáticos de células endoteliais.
Alguns autores dividem todo o processo de eritropoução em duas fases, a primeira proliferação e diferenciação celular; enquanto outros dividem o processo com base em características específicas da célula em cada estágio, quando observadas com coloração de Wright. Com base neste último, os estágios da eritropoiese são:
1 unidades de colônias em explosão
Eles são as primeiras células sensíveis à eritropoietina, alguns autores os chamam de pais mielóides, ou também BFU-E, por seu acrônimo em inglês em inglês. Eles são caracterizados por expressar antígenos de superfície como CD34, bem como a presença de receptores de eritropoietina em algumas quantidades.
Colônias de 2-eritróides formando caminhos
Abreviado em inglês como cfu-e, eles são capazes de produzir pequenas colônias de eritroblastos. Outra característica dessas células é que as quantidades de receptores de eritropoietina são muito maiores do que nas unidades de formação de cólon em rajadas.
3-Proeritroblastos
Considerado o primeiro estado de maturação dos eritrócitos. Eles são caracterizados por seu tamanho grande (14 a 19 µm, de acordo com alguns autores, até 25 µm de acordo com outros). O núcleo é arredondado e também apresenta nucléolos e cromatina abundante.
Considerado o primeiro estado de maturação dos eritrócitos. Eles são caracterizados por seu tamanho grande (14 a 19 µm, de acordo com alguns autores, até 25 µm de acordo com outros). O núcleo é grande, arredondado, com cromatina organizada na forma de filamentos e 2 ou 3 nucléolos.
Pode servir a você: endocitose: tipos e suas características, funções, exemplosNesta fase, a captura de ferro plasmático começa. Eles têm meia vida, para dar lugar a mitose ao próximo estágio.
Erritroblastos 4-basofílicos
Também chamados de Normoblastos, eles são menores que seus precursores. Essas células são tingidas em azul com coloração vital, ou seja, são basófilos. O núcleo é condensado, os nucléolos desapareceram e têm um grande número de ribossomos. Nesta fase, a síntese de hemoglobina começa.
No começo, eles são conhecidos como eritroblastos basofílicos e, após uma divisão mitótica, eles se transformam em tipo II, que permanecem basófilos e têm maior síntese de hemoglobina. A duração aproximada de ambas as células, juntas, é semelhante à dos proeritroblastos.
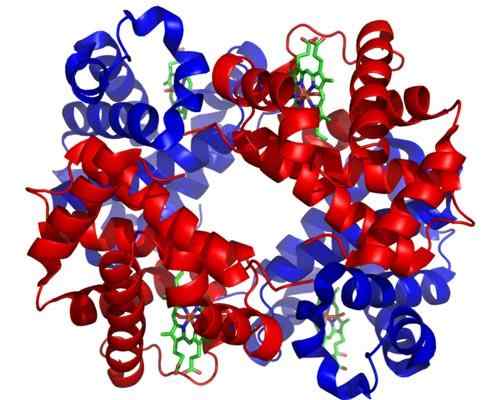 Hemoglobina. Tomado e editado de: Zephyris na Wikipedia da língua inglesa [CC BY-SA 3.0 (http: // criativecommons.Org/licenças/BY-SA/3.0/]].
Hemoglobina. Tomado e editado de: Zephyris na Wikipedia da língua inglesa [CC BY-SA 3.0 (http: // criativecommons.Org/licenças/BY-SA/3.0/]]. Erritroblastos 5-policromatofílicos 5
Eles são formados pela divisão mitótica dos eritroblastos basofílicos tipo II e são as mais recentes células com a capacidade de se dividir por mitose. Seu tamanho varia entre 8 e 12 µm e eles têm um núcleo arredondado e condensado.
O citoplasma dessas células é tingido com cinza de chumbo com a coloração de Wright. Apresenta uma alta concentração de hemoglobina e a quantidade de ribossomos permanece alta.
6 eryroblastos de 6 corromáticos
A coloração dessas células é rosa ou vermelha devido à quantidade de hemoglobina que eles têm. Seu tamanho é ligeiramente menor que o de seus precursores (7 a 10 µm) e possui um pequeno núcleo, que será expulso por exocitose ao amadurecer células.
7-reticulócitos
Eles são formados pela diferenciação de eritroblastos ortocromáticos, perdem as organelas e enchem seu citoplasma de hemoglobina. Eles permanecem na medula óssea vermelha por dois a três dias até migrar para o sangue onde sua maturação culminará.
8-eritrócitos
Eles são os elementos de forma madura, o produto final da eritropoiese e que são formados pela maturação dos reticulócitos. Eles têm uma forma de bicócava devido à ausência de núcleo e à interação entre o citoesqueleto de eritrócitos e duas proteínas chamadas espectrina e actina.
Eles são as células sanguíneas mais abundantes, são formadas a partir dos reticulócitos. Nos mamíferos, eles têm uma forma de biconcava devido à ausência de núcleo e à interação entre o citoesqueleto de eritrócitos e duas proteínas chamadas espectrina e actina. Em outros vertebrados, eles são arredondados e mantêm o núcleo.
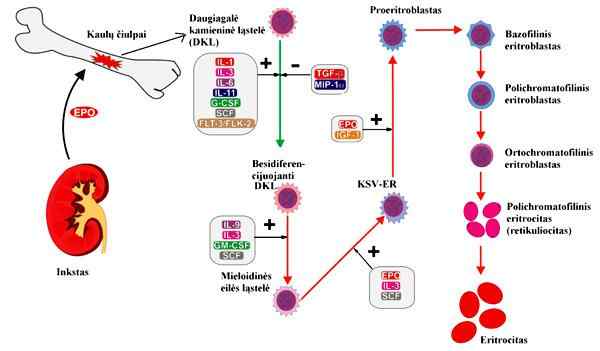 Processo de eritropo. Tirado e editado de um.Mikalauskas na Wikipedia da língua lithuaniana [CC BY-SA 3.0 (http: // criativecommons.Org/licenças/BY-SA/3.0/]]
Processo de eritropo. Tirado e editado de um.Mikalauskas na Wikipedia da língua lithuaniana [CC BY-SA 3.0 (http: // criativecommons.Org/licenças/BY-SA/3.0/]] Regulação da eritropoise
Enquanto a eritropoietina estimula a formação de glóbulos vermelhos para melhorar a capacidade de transporte de oxigênio no sangue, existem vários mecanismos fundamentais para regular essa formação, incluindo:
Pressão de oxigênio
A concentração de oxigênio no sangue regula a eritropoiese. Quando essa concentração é muito baixa no fluxo sanguíneo que vem com o rim, a produção de glóbulos vermelhos é estimulada.
Essa baixa concentração de tecidos pode ocorrer devido a hipoxemia, anemia, isquemia renal ou quando a afinidade da hemoglobina por esse gás é maior que o normal.
Miescher, em 1893, foi o primeiro a sugerir a relação entre hipóxia tecidual e eritropoiese. No entanto, essa hipóxia não estimula diretamente a medula óssea para produzir glóbulos vermelhos, como Miescher elevou. Pelo contrário, induz o rim à produção do hormônio da eritropoietina.
A produção de eritropoietina devido à hipóxia tecidual é geneticamente regulada e os receptores que detectam essa hipóxia estão dentro do rim. A produção de eritropoietina também é aumentada devido a uma pressão parcial do oxigênio do tecido após a hemorragia.
Pode servir a você: miitose: fases, características, funções e organismosAs células que produzem eritropoietina são encontradas no rim e no fígado. O aumento na produção desse hormônio durante a anemia se deve a um aumento no número de células que o produzem.
Testosterona
A testosterona regula indiretamente a eritropoiese, regulando os níveis de ferro no sangue. Este hormônio age diretamente na ação de uma proteína citoplasmática chamada BMP -Smad (proteína morfogenética do osso -por sua sigla em inglês) em hepatócitos.
Devido à ação da testosterona, a transcrição da hepcidina é suprimida. Esta hepcidina impede a passagem de ferro das células para o plasma de macrófagos que reciclam ferro, levando à diminuição drástica do ferro do sangue.
Quando a hipófise ocorre, haverá uma inibição da eritropoietina, porque não haverá ferro para a produção de eritrócitos.
Temperatura
A temperatura demonstrou ter um efeito na eritripoyesia. Exposições a temperaturas muito baixas causam a necessidade de produzir calor nos tecidos.
Isso requer aumento da quantidade de eritrócitos para fornecer oxigênio aos tecidos periféricos. No entanto, esse tipo de regulamentação não é completamente esclarecido como.
Regulação da parácrina
Aparentemente, existe uma produção de eritropoietina pelos neurônios do sistema nervoso central, para auto -processar danos isquêmicos e apoptose. No entanto, os cientistas ainda não foram capazes de verificar.
Agentes estimulantes da eritropoise
Agentes estimulantes da eritropoiese (esses) são agentes responsáveis por estimular a produção de eritrócitos. A eritropoietina é o hormônio naturalmente encarregado desse processo, mas também existem produtos sintéticos com propriedades semelhantes.
A eritropoietina é um hormônio sintetizado principalmente no rim. Durante os estágios iniciais do desenvolvimento, o fígado também participa da produção ativa de eritropoietina. No entanto, à medida que o desenvolvimento avança, este último órgão tem uma participação menos importante no processo.
O eritrócito começa a dispersar os receptores da eritropoietina na superfície da membrana. A eritropoietina ativa uma série de cascata de transdução de sinal intercelular.
Aqueles artificiais
Os artificiais são classificados em gerações (primeiro a terceiro), dependendo da data em que foram criados e comercializados. Eles são estruturalmente e funcionalmente se assemelham à eritropoietina.
Essas primeiras gerações são conhecidas como Alpha, Beta e Delta Epoetin. Os dois primeiros são produzidos pela recombinação de células animais e têm meia -vida de cerca de 8 horas no corpo. Delta epoetina, enquanto isso, é sintetizada a partir de células humanas.
O Darbepoetina Alfa é uma segunda geração que, produzida a partir de células de hamster chinês através da tecnologia chamada DNA recombinante. Tem meia vida mais de três vezes maior que o da primeira geração. Assim como as epoetinas, alguns atletas de alta de campo usaram o darbepoetina como um meio de doping.
Ativador contínuo da eritropoetina ou receptor de cera) é o nome genérico daquelas da terceira geração. Eles não tentam simular a estrutura e a função da eritropoietina, mas agem estimulando o receptor disso, aumentando assim seus efeitos.
Pode servir a você: Microfilamentos: características, estrutura, funções, patologiaSua meia -vida é várias semanas no lugar de horas, como as drogas anteriores. Utilizado comercialmente desde 2008, no entanto, seu uso ilícito em atividades esportivas aparentemente remonta dois ou três anos antes de sua comercialização legal.
Eritropoiese ineficaz
Eritropoias ineficazes ou ineficazes ocorre quando os glóbulos vermelhos estão com defeito e geralmente são destruídos antes de deixar a medula óssea ou pouco tempo depois disso.
Eritropoias ineficientes podem ser devidas a defeitos na síntese de ácidos nucleicos, grupo Hemo ou globinas. Esses defeitos causam diferentes tipos de anemia.
Defeitos na síntese de ácido nucleico
Nesse caso, há deficiência de ácido fólico e cobalamina, a síntese de DNA é inibida no núcleo das células promoventes de eritrócitos; portanto, elas são incapazes de dividir mitoticamente. Enquanto isso, o citoplasma aumenta seu volume (macrocitose), originando uma célula grande chamada Megaloblasto.
Nesses casos, uma série de anemias chamadas anemias megaloblásticas originam, das quais a mais comum é a anemia perniciosa. Nesta doença, não há absorção de vitamina B12 no intestino delgado.
Outras causas de anemia megaloblástica incluem doenças digestivas, jarros, deficiência de ácido fólico e devido a certos medicamentos.
Entre os sintomas desse tipo de anemia estão a palidez anormal, irritabilidade, inapropriado, diarréia, dificuldade em caminhar ou fraqueza muscular. Dependendo da causa, ela pode ser tratada com suplementos de vitamina ou ácido fólico.
Defeitos na síntese do grupo Hemo
A eritropoiese ineficaz devido à síntese de ferro pode causar dois tipos de anemia; Anemia microcítica por déficit de ferro e anemia sideroblástica.
É conhecido como anemia microcítica em um grupo de anemias caracterizadas por eritrócitos de tamanho reduzido e coloração pálida, eles podem ter origens diferentes, incluindo talaseemia e eritropoiese ineficaz.
Na anemia sideroblástica, os níveis de ferro e hemossiderina são muito altos. A herniderina é um pigmento amarelo que deriva da hemoglobina e aparece quando os níveis de metal são. Esse tipo de anemia causa a morte de basófilos na medula óssea vermelha e não há síntese de hemoglobina.
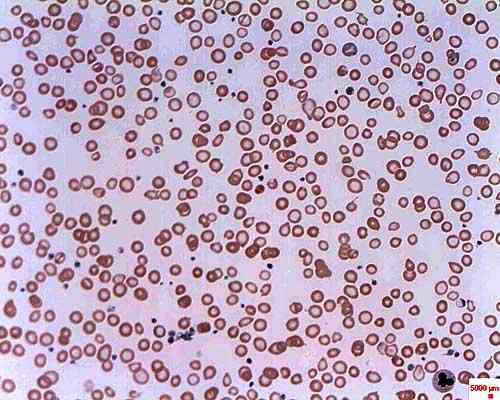 Anemia de deficiência de ferro. Tomado e editado de: Erhabor Osaro (Professor Associado) [CC BY-SA 3.0 (https: // CreativeCommons.Org/licenças/BY-SA/3.0)].
Anemia de deficiência de ferro. Tomado e editado de: Erhabor Osaro (Professor Associado) [CC BY-SA 3.0 (https: // CreativeCommons.Org/licenças/BY-SA/3.0)]. É chamado de anemia sideroblástica porque os eritrócitos se desenvolvem de forma anormal pelo acúmulo de ferro na forma de grânulos, recebendo o nome de sideroblastos. A anemia sideroblástica pode ser congênita ou pode ser secundária e ter causas diferentes.
Defeitos na síntese de globina
Nesse caso, anemia drapanocítica e talasmia beta são apresentadas. A anemia drepanocítica também é conhecida como anemia falciforme. É produzido por uma mutação genética que leva à substituição do ácido glutâmico por valina durante a síntese de beta globina.
Devido a tal substituição, a afinidade da hemoglobina por oxigênio diminui e há atrofia de eritrócito, adquirindo a forma de HOZ em vez da forma normal de um disco bicócavo. É provável que o paciente com anemia de drapanocítico sofra de microinphartos e hemólise.
A talaasemia é um produto da doença de uma codificação genética inadequada de α- e β-globinas que levam a uma morte precoce de eritrocitários. Existem cerca de cem mutações diferentes que podem causar talaasemia com diferentes graus de gravidade.
Referências
- Eritropoiese. Na Wikipedia. Recuperado de.Wikipedia.org.
- J.P. Labbrozzi (2015). Produção de eritrócitos a partir de células CD34+ de sangue do cordão umbilical. Tese de doutorado. Universidade Autônoma de Barcelona. Espanha.
- H. Parrales (2018). Fisiologia da eritropoiese. Cerebromedical recuperado.com.
- Anemia. Na Wikipedia. Recuperado de.Wikipedia.org.
- Agente estimulante da eritropoiese. Na Wikipedia. Recuperado de.Wikipedia.org.
- Erishropoiese inefuctive. Na Wikipedia. Recuperado de.Wikipedia.org.
- « Características, vantagens e exemplos das relações de Gregarias
- Pinus ayacahuite Características, habitat, cuidados, pragas »

