Eixo hipotálamo-hipófise-ovary
- 2746
- 267
- Shawn Leffler
 Hipotárlamo-hipofyise-sesticle-hormônio (fonte: uwe gille. Via Wikimedia Commons)
Hipotárlamo-hipofyise-sesticle-hormônio (fonte: uwe gille. Via Wikimedia Commons) Qual é o eixo hipotálamo-hipófise-ovar?
Ele Eixo hipotálamo-hipófise-ovary É uma das várias organizações hierárquicas semelhantes que o corpo precisa regular a atividade de algumas glândulas endócrinas, cujos produtos de secreção são hormônios indispensáveis para o bom desenvolvimento de determinadas funções do corpo.
Embora outras organizações similares também sejam descritas como eixos hipotálamo-hipofise-periférico (adrenal ou tireóide), sua similaridade é apenas na organização, uma vez que as células hipotalâmicas e pituitárias e glândulas periféricas, bem como os produtos químicos envolvidos, são diferentes.
Essas são organizações hierárquicas porque têm três níveis: um superior representado por um grupo de neurônios do sistema nervoso central no nível hipotalâmico, um intermediário no nível da hipófise e um baixo ou periférico na glândula em questão, onde os elementos seriam ser encontrado regulado endócrino.
A comunicação entre diferentes níveis é química. Os neurônios hipotalâmicos sintetizam e liberam no sistema hipotálamo-hipopisário que atingem a hipófise e promovem a liberação de hormônios que, por sua vez, favorecem a liberação periférica de hormônios específicos.
Estrutura
Componente "hipotálamo"
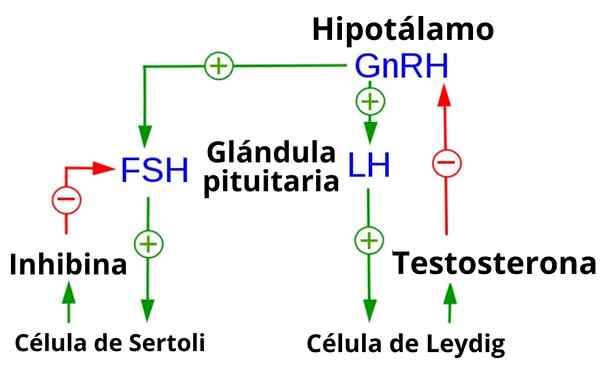
É o nível superior do e é representado por um conjunto de neurônios no núcleo infundibular do hipotálamo da mídia e a região pré -óptica do hipotálamo anterior. Esses neurônios sintetizam a gonadotrofina ou o hormônio liberante de GnRH, por seu acrônimo em inglês.
O hormônio da gonadotrofina é um decapador liberado por axônios "hipotalâmicos" no nível da eminência média. De lá, ele se espalha para o sangue e chega através do porto hipotálamo-hipopisário.
A secreção hipotalâmica da gonadotropina não é contínua, mas ocorre na forma de pulsos que duram entre 5 e 20 minutos e são repetidos a cada 1 ou 2 horas. Sua secreção aumenta, aumentando a frequência dos pulsos. Sua liberação contínua carece de efeitos na liberação de gonadotrofinas.
Componente "hipófise"
Estes são dois grupos celulares especiais e diferenciados da adeno -hipofise, que produzem, cada um, um hormônio diferente. Ambos os hormônios são chamados de "gonadotrofinas da hipófise" porque modificam a atividade gonadal.
Os hormônios gonadotropas incluem folículos estimulantes do hormônio ou hormônio FSH e luteinizante ou LH. Ambas são pequenas glicoproteínas com um peso molecular de cerca de 30 kDa e são liberadas no sangue no setor pituitado do sistema de hipotálamo-hipofise.
Pode atendê -lo: eliminação intestinalAs flutuações cíclicas na libertação da hipófise do hormônio FSH e luteinizante são responsáveis pelos processos que ocorrem durante a maturação folicular cíclica e as variações nas secreções hormonais ovarianas que produzem as diferentes mudanças que ocorrem durante o ciclo sexual feminino.
Componente "ovário"
Estes são o último componente do eixo. Estas são as duas gônadas do sistema reprodutivo feminino e são encontradas na cavidade pélvica, em cada lado do útero e perto das tubos de Falópio, incluídas nos ligamentos peritoneais que unem o útero à parede pélvica.
Neles estão as células cuja maturação progressiva pode atingir o fim e a final produzindo um óvulo que, quando liberado, penetrar em um tronco e ser fertilizado por um esperma, alcançaria o status de zigoto para a produção de um novo ser.
Se a fertilização não ocorrer, o óvulo liberado morre, as mudanças produzidas no retorno da preparação da gravidez e o ciclo de maturação é repetido, dando a oportunidade a outro óvulo, e assim por diante durante o período fértil feminino que vai da puberdade à menopausa.
Funções
A principal função do eixo hipotálamo-hipófise-ovara é promover ciclicamente a maturação do óvulo feminino no ovário, sua liberação em direção aos tubos no momento da ovulação e seu treinamento para ser fertilizado.
Este processo de maturação ovariana também é acompanhado pela preparação do organismo feminino para a gravidez, o que implica uma série de modificações como as que ocorrem no nível do útero e o adaptam à implementação e nutrição do óvulo fertilizado.
O eixo funciona por mudanças cíclicas na atividade secretora hormonal em seus diferentes níveis. As mudanças de atividade em um nível superior têm mudanças de atividade no seguinte nível e as mudanças no nível mais baixo são feedback. Modificando a atividade dos superiores.
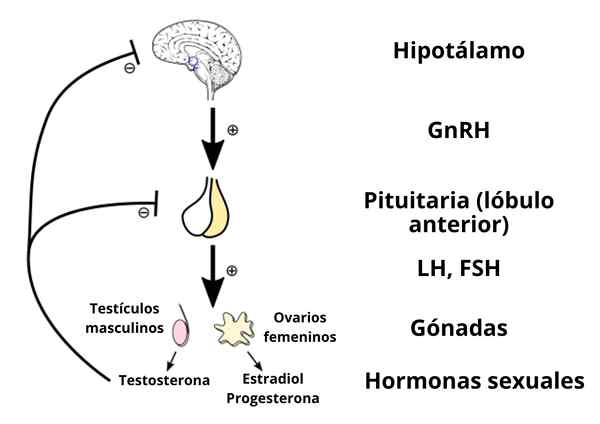 Esquema de eixo hipofisário-hipofisário-gonadal de ambos os sexos (Fonte: Artoria2E5 via Wikimedia Commons)
Esquema de eixo hipofisário-hipofisário-gonadal de ambos os sexos (Fonte: Artoria2E5 via Wikimedia Commons) Embora as mudanças na atividade no eixo sejam coordenadas e resultem de processos seqüenciais que fazem parte de um único ciclo que pode ser chamado de "ciclo sexual feminino", 2 ciclos controlados pela função do eixo podem ser diferenciados: um ciclo ovariano e um menstrual ou um uterino menstrual.
O ciclo ovariano
Isso inclui, como o próprio nome sugere, todas as mudanças que ocorrem no ovário durante o ciclo sexual feminino, e que de alguma forma são promovidas por mudanças nas secreções de gonadotropinas hipofisárias (FSH e LH) em resposta ao hipotalâmico gonadotropina.
Pode atendê -lo: ossos planos: função e tiposA menstruação é um processo de sangramento uterino descrito dentro do ciclo menstrual e que é tomado como ponto de partida para este ciclo e para ovário.
No primeiro dia de menstruação, o ciclo ovariano começa, que dura 28 dias, se estende à nova menstruação e é dividido em duas fases que cobrem 14 dias cada: uma fase folicular e uma fase lútea; separado até o dia 14, quando ocorre a ovulação.
Fase folicular
No início desta fase, um pequeno aumento na secreção de FSH começa, cujos níveis foram muito baixos durante o último dia do ciclo anterior. Este hormônio promove o início da maturação de um grupo de folículos primordiais, cada um contendo um oócito ou ovocelula.
Durante esta fase um dos folículos em desenvolvimento, torna -se dominante e atinge a maturidade apropriada, tornando -se um folículo Graaf que possui células granulares (que produzem estrogênio) e Tecales (que produzem progesterona) e dentro da qual está localizado o óvulo que será liberado.
Perto do 12º dia do ciclo, a produção de estrogênio aumenta consideravelmente e promove a liberação de hormônio e FSH luteinizantes no nível da hipófise. A intensa libertação (pico) do hormônio luteinizante promove a ovulação e o final da fase folicular.
Fase lútea
Começa imediatamente após a ovulação e é chamado assim, porque o resto do folículo que liberou o óvulo permanece no ovário e adquire uma coloração amarelada pela qual é chamado de corpo alaúde. Isso continua a produzir estrogênios e também começa a produzir grandes quantidades de progesterona.
Se dentro de 8 a 10 dias não houver sinal para o corpo alaúde que o óvulo liberado foi fertilizado e foi implementado com sucesso, essa estrutura degenera rapidamente e para de produzir estrogênios e progesterona, e os efeitos produzidos por esses hormônios retornam.
Durante a fase lútea, os estrogênios e a progesterona produzidos, juntamente com outra substância chamada inibina e também produzidos por células granulares, eles mantêm a produção de FSH e o hormônio luteinizante pela hipófise, provavelmente tornando a pituitária glândula insensível à ação da pituitária gonadotropina.
Pode atendê -lo: Esfenóide: Anatomia, Processo Pterigóide, FunçõesQuando a produção de hormônios sexuais é suprimida devido à degeneração do corpo do luto, a inibição que eles exerceram na glândula pituitária desaparece, os níveis de FSH aumentam um pouco novamente e um novo ciclo começa.
O ciclo menstrual ou o ciclo uterino
Seu começo o marca, como o do ovário, o primeiro dia da menstruação. Sua duração é idêntica (28 dias) à do ciclo ovariano, uma vez que suas características dependem das variações nos hormônios sexuais que ocorrem durante este último.
Três fases diferentes são reconhecidas durante o ciclo menstrual: menstruação, fase proliferativa e fase secretora.
Menstruação
Esta é, na realidade, a fase final de um ciclo sexual, mas é tomada como a fase inicial do próximo ciclo porque coincide com o início do ciclo ovariano e porque é obviamente um sinal facilmente identificável. Sua duração é em média de cerca de 4 ou 5 dias.
A menstruação é o resultado do processo de sangramento e "descascamento" e eliminação de todo o tecido endometrial acumulado durante o ciclo ovariano anterior. É produzido pela atrofia e involução do corpo do luto, que não produz mais estrogênio e progesterona que apóiam esse crescimento endometrial.
Fase proliferativa
Começa imediatamente após o final da menstruação, quando o ciclo ovariano e as células granulares do folículo em desenvolvimento já começaram a iniciar uma nova produção de estrogênio que aumenta a proliferação das estruturas da mucosa endometrial.
Sob o efeito dos estrogênios, a mucosa uterina incha progressivamente e aumentando sua vascularização, um processo que dura até a era da ovulação e dura, portanto, entre 10 e 12 dias.
Fase do secretário
Começa após a ovulação, quando o corpo do luto já foi formado e suas células Teales começaram a produzir progesterona, um hormônio que acrescenta sua ação ao dos estrogênios, que continuam a ocorrer, e que promove a acumulação de material nutricional glandular.
O resultado das fases proliferativas e secretoras é a modificação da mucosa uterina, para que adquira as condições apropriadas que permitem servir como assento a um óvulo fertilizado que, implementando adequadamente, cresce e se desenvolve como embrião.

